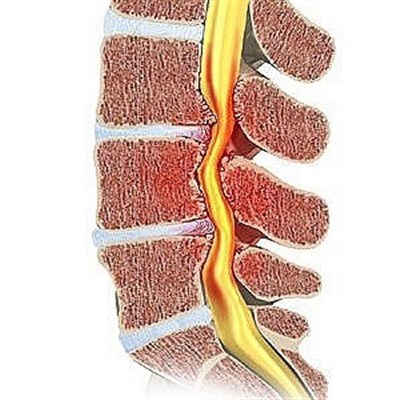
Радикулит – не отдельная болезнь, а комплекс симптомов, которые характерны для другого патологического процесса, протекающего в позвоночном столбе. В большинстве случаев первичное заболевание на начальных этапах протекает бессимптомно, пока не произойдет обострение. Почему так происходит, и как избавиться от неприятных проявлений, определит врач. Патологии присвоен код по МКБ-10 М54.1.
Почему возникает обострение, и как подтверждают диагноз
Обострение хронического заболевания, которое протекает с корешковым синдромом, происходит по следующим причинам:
- физическое перенапряжение, поднятие тяжелого предмета;
- переохлаждение;
- снижение защитной функции организма.
Приступ радикулита может возникать при следующих заболеваниях и состояниях:
- нарушение естественного изгиба позвоночника: неправильная форма, размер позвоночных тел, смещение;
- наличие межпозвоночной грыжи;
- остеохондроз;
- инфекционное поражение позвоночника вирусной, бактериальной, грибковой этиологии;
- патологии фасеточных суставов;
- нарушение работы сосудов.
Выявить причину острого приступа в домашних условиях невозможно. Для постановки диагноза нужно посетить больницу или частную клинику.
В первую очередь врач проводит неврологический осмотр, исследуя уровень рефлексов человека, выявляя участки с нервными окончаниями, которые имеют максимальную чувствительность к движению. Также может понадобиться проведение рентгенографии, магнитно-резонансной и компьютерной томографии.
Симптомы радикулопатии
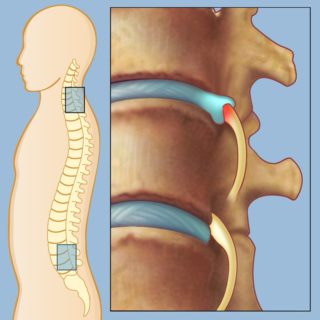
Первый признак острого радикулита – боль, которая возникает в области с первичным патологическим процессом. Присоединяется слабость мышц, потеря чувствительности кожного покрова.
Схватывать может шейный, поясничный или другой отдел позвоночника (грудной, пояснично-крестцовый). С учетом того, что нервные корешки распространяются в другие отделы, боль иррадиирует из шеи в поясницу, а из поясницы – в ягодицы, бедра, голень, стопы.
При пояснично-крестцовом радикулите болевой синдром усиливается при изменении положения туловища, например, при смене горизонтального на вертикальное положение, а также во время физической активности.
Радикулопатия пояснично-крестцового отдела позвоночника протекает в нескольких формах, каждая из которых имеет свои особенности:
- Люмбаго. Характеризуется остро возникающим болевым синдромом, в особенности при физических нагрузках, перегревании или переохлаждении туловища (общем или местном). Продолжительность приступа – от нескольких минут до нескольких суток, что зависит от стадии развития первичного заболевания. Причинами выступают межпозвонковая грыжа, перегрузка поясничных мышц, смещение позвоночных тел.
- Ишиас. Болевой синдром распространяется на ягодичную поверхность, задний отдел бедра, голень, стопу. Дополняется слабость мышц. Механизм развития боли обусловлен вовлечением в патологический процесс седалищного нерва. Характер дискомфорта – стреляющий, резкий, с жжением, покалыванием, онемением кожного покрова по ходу нерва.
- Люмбоишиалгия. Начало боли в поясничной области, отдает в нижнюю конечность. Возникают симптомы, характерные для остальных видов радикулопатии.
Часто обострение радикулита встречается у женщин в период беременности за счет давления растущего плода на корешки нервов и пережатия. Симптомы те же, что у других категорий больных.
Как лечить обострение
Лечение обострения можно проводить в домашних условиях или в стационаре в зависимости от вида первичного заболевания и степени тяжести симптомов. При неинтенсивной клинической картине, дискомфорте, который не влияет на качество жизни больного, можно ограничиться лечением на дому.
В любом случае, когда присутствует радикулит, в первую очередь нужно принять меры по ликвидации причинного фактора. Боль – это лишь симптом, который уходит после излечения первичного заболевания. Тянуть с этиотропной терапией не рекомендуется, так как остеохондроз или грыжа (как причинные факторы) осложняются другими опасными состояниями.
Первая помощь при остром радикулите – медикаментозные средства в форме таблеток, мазей, гелей (Диклофенак, Найз, Диклак и др.). В экстренных случаях, если боль имеет высокую выраженность, назначают уколы с обезболивающим и противовоспалительным эффектом (Гидрокортизон и др.). Подобные препараты действуют симптоматически, но не избавляют от причины.
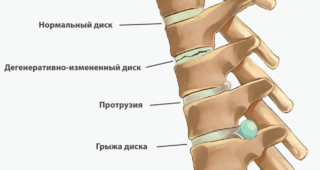
Лечение обострения радикулита, вызванного развитием воспалительного процесса в спинномозговом корешке, предполагает принятие мер по высвобождению нерва из зажатого положения и устранению источника компрессии (смещения позвонка, грыжи и др.). Для этого назначают комплексное лечение:
- массаж;
- лечебную физкультуру;
- физиотерапевтические процедуры.
Быстро снять боль во время приступа радикулита в домашних условиях можно мануальной терапией, если радикулопатия имеет компрессионную этиологию. При дискогенном радикулите такой метод не используют, а при межпозвонковой грыже категорически запрещен.
В период обострения радикулопатии рекомендуется делать физиотерапевтические процедуры, с помощью которых убирают компрессию спинномозгового корешка нерва, снимают воспалительные явления, болевой синдром. В итоге восстанавливается нормальное кровообращение, улучшается питание межпозвонковых дисков.
Народная терапия

Снять клинические проявления радикулита в стадии обострения можно народными средствами.
- Листья лопуха: распарить листок, обдав кипятком, приложить к болезненному отделу, сверху закрепить теплым шерстяным платком, выдержать на протяжении нескольких часов.
- Листья березы: распарить листья аналогично предыдущему способу, приложить к участку с болью, закрепить шерстяным платком, выдержать на протяжении 40 минут.
- Сок черной редьки: в соке смочить хлопчатобумажную ткань, приложить к больной области, закрепить полиэтиленом и теплым платком, выдержать на протяжении ночи.
- Хрен: получить из корня сок, смешать в равном объеме с водой, смочить отрезок натуральной ткани в растворе, приложить к области, где болит, закрепить полиэтиленом и теплым шарфом, выдержать на протяжении 2 часов.
Эффективны компрессы из картофеля: натереть клубень теркой, нанести ровный слой на отрезок ткани, приложить как компресс к больной зоне, закрепить полиэтиленом и теплым шарфом, выдержать до утра.
Профилактика радикулопатии
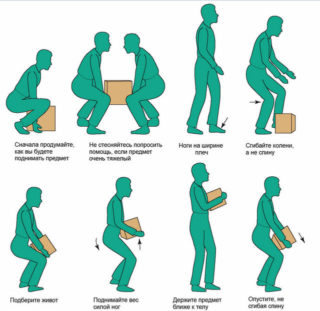
Чтобы не тратить деньги на лекарства и не обращаться к врачу для определения причины и способов лечения боли, рекомендуется своевременно позаботиться о профилактике радикулопатии.
В первую очередь это курсы физиотерапевтических процедур, ежедневный контрастный душ, виброакустический массаж с использованием специальных аппаратов. В последнем случае уровень воздействия легко дозировать самому, поэтому проводить процедуру можно в домашних условиях.
Для исключения риска развития провоцирующих заболеваний нужно исключить малоподвижный образ жизни, избегать травмирования позвоночного столба и рационально распределять физические нагрузки. Сидеть рекомендуется с прямой спиной, не сутулиться, лучше приобрести для работы кресло или стул с высокой ортопедической спинкой.
В утреннее время нужно делать зарядку, которая длится не менее 10-15 минут. Это позволит разработать спинной отдел, подготовить мышцы и костные структуры к физической активности на протяжении дня.
Если работа обязывает большую часть дня находиться в положении сидя, нужно время от времени делать перерывы, во время которых осуществлять наклоны, повороты туловища, другие несложные движения.
Какие могут быть осложнения
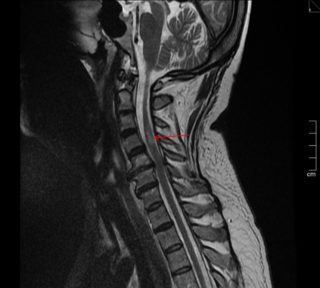
Радикулит редко сопровождается негативными последствиями. Осложнения обусловлены несвоевременным обращением к врачу, поздним началом терапии, длительным сдавливанием нервных корешков, нарушением питания нервов и кровообращения в позвоночном столбе. На фоне этого присоединяется:
- инфаркт, ишемия спинномозгового вещества;
- воспалительный процесс в мозговой оболочке (эпидурит, арахноидит);
- гемипарез, парапарез;
- атрофический паралич.
Полагать, что самолечение радикулопатии поможет избавиться от патологии, не нужно. Клиническая картина требует комплексного подхода и квалифицированной помощи.