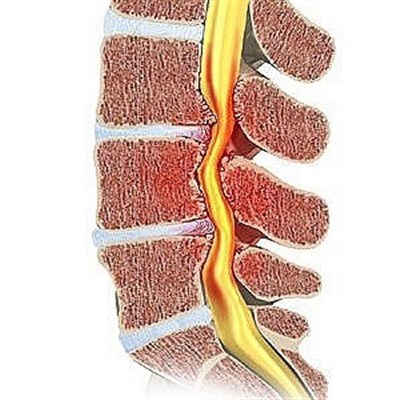
Спинальная нестабильность, или нестабильность позвонков, – это нарушение, при котором движение структур позвоночника становится неправильным на фоне дегенеративно-дистрофических изменений в них. В результате развивается смещение, воспаление и компрессия нервных окончаний, ограничивается подвижность отдела, в котором сформировалась патология. Симптомы заболевания неспецифичны, выявить его можно только при диагностике у врача.
Виды и классы патологии
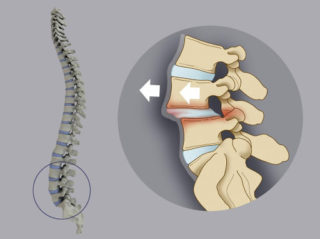
Выделяют несколько форм нарушения статики поясничного и грудного отдела позвоночника:
- 1 тип – появляется после травм или сильного ушиба;
- 2 тип – формируется при повреждении позвонков после оперативного вмешательства;
- 3 тип – дегенеративная форма, возникающая из-за изменения в хрящевой ткани;
- 4 тип – обнаруживается при неправильном развитии межпозвоночных дисков, хрящей и позвонков.
Согласно МКБ-10, выделяют 5 видов патологии, каждой из которой присвоен свой код:
- М43.1 – спондилолистез;
- М53.2 – спинальная нестабильность;
- М43.3 – постоянный шейный подвывих с миелопатией;
- М 43.4 – другие виды в шее;
- М44.5 – остальные подвывихи позвоночника.
При появлении корешкового синдрома код меняется на G54. При наличии сдавливания спинного мозга – G99.2.
Классификация в соответствии с МКБ-10 необходима для правильной диагностики и выбора рекомендованного способа лечения.
Особенности детских нарушений статики
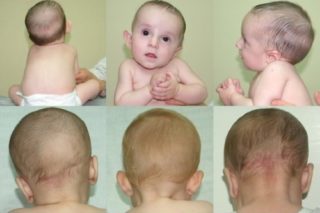
В 90% случаев спинальная нестабильность у детей развивается из-за родовых травм. Повлиять на болезнь могут и другие факторы: обвитие шеи пуповиной, затяжные роды. Заподозрить нарушение можно не сразу, а лишь через несколько лет после появления малыша на свет.
Если у ребенка диагностирована кривошея, это может быть признаком более глубокого нарушения.
У детей при таком заболевании нередко проявляются отдаленные симптомы: рассеянность, проблемы с речью и позднее начало говорения, трудности с концентрацией внимания. Дошкольники и школьники страдают от головных болей, мигреней.
Почему развивается спинальная нестабильность
Все заболевания дегенеративно-деструктивного плана могут стать первопричиной патологии. Также она развивается на фоне остеопороза, характерного для людей старше 50 лет. Спровоцировать болезнь могут и другие факторы:
- острые инфекционные процессы;
- предрасположенность к разрушению хрящей и костей или плохая наследственность;
- несбалансированное или неправильное питание;
- частое курение и злоупотребление алкоголем;
- хронические воспалительные процессы;
- травмы и ушибы;
- чрезмерная или отсутствующая физическая нагрузка.
Спровоцировать нестабильность позвонков могут операции на спинном мозге или рядом с ним, а также гипертрофические изменения фасеточных суставов.
Симптомы нарушения
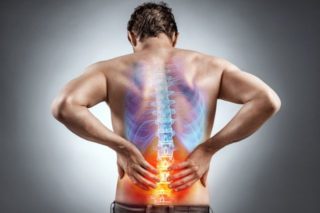
Заметить проявление болезни можно по признакам, общим для заболеваний опорно-двигательного аппарата:
- боли при поворотах и наклонах тела;
- тяжесть в спине и туловище;
- мышечно-тонический синдром;
- хруст суставов;
- неврологические нарушения и инфекции;
- ухудшение слуха и зрения;
- головные боли, головокружения и тошнота;
- синдром позвоночной артерии;
- кривошея у детей.
При появлении симптомов нестабильности поясничного отдела позвоночника нужно приступить к лечению как можно быстрее. Однако сначала проходят инструментальную диагностику.
Методы выявления болезни и лечение
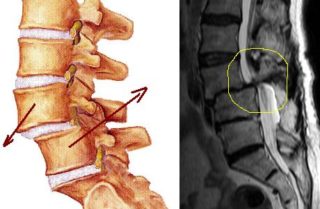
Для обследования используют несколько диагностических процедур. Самый информативный метод для определения сужения позвоночного канала – МРТ. Предварительно может потребоваться рентген.
Так как нестабильность нередко связана с остеопорозом, понадобится анализ плотности костей – денситометрия.
При устранении симптомов нарушения важно выявить их причину. После этого назначают комплексный способ борьбы с патологией:
- Лечебный массаж. Помогает от мышечных спазмов и напряжения, улучшает кровоток и тонус мускулатуры. Для максимальной эффективности проходить курс нужно у лицензированного специалиста. Назначают по 8-10 процедур с перерывами.
- ЛФК. Лечебная физкультура укрепляет мышечный корсет, препятствует прогрессу болезни. Подбором подходящей методики занимается лечащий врач. Заниматься нужно регулярно, сначала под присмотром специалиста, а потом в домашних условиях.
- Физиотерапевтические процедуры. Полезны кинезитерапия для тонизирования мышц и улучшения питания хрящей, остеопатия для снятия напряжения. Помогает электростимуляция, лазерная терапия, грязелечение. Если пациент испытывает острую боль, назначают электрофорез с подходящими средствами.
- Медикаментозное лечение. При спинальной нестабильности применяют разные препараты, комбинирующиеся для максимальной пользы. С болью хорошо справляются НПВС – Найз, Месипол, Кетопрофен. Миорелаксанты применяют для устранения спазмов и расслабления. Хондропротекторы укрепляют суставы и хрящи, а витамины группы В и D активируют питание.
Хирургическое вмешательство при нестабильности позвоночника используется в редких случаях. Один из них – полное отсутствие эффективности от консервативной терапии. Если удается, оперируют эндоскопическим путем с минимальной травматизацией.
Эффективность лечения спинальной нестабильности сложно предугадать. Во много она зависит от ответственности человека, профессионализма лечащего врача. В остальном – от индивидуальных особенностей пациента и скорости прогресса патологии, послужившей началом этому нарушению.
Методы профилактики
На лечение нарушения может уйти несколько лет, полностью избавиться от него удается не всем пациентам. При наличии факторов риска и первичной формы заболевания врачи рекомендуют принимать меры профилактики:
- при обнаружении любых патологий опорно-двигательного аппарата начинать их лечение как можно раньше, ведь нестабильность позвоночника формируется на фоне других болезней;
- при малоподвижном образе жизни нужно включить регулярные физические нагрузки, приятные человеку;
- правильное питание и отказ от вредных привычек помогут удержать болезнь и предотвратят осложнения;
- при хронических заболеваниях опорно-двигательного аппарата рекомендуются курсы физиотерапии и массажа 2-3 раза в год.
Лечение спинальной нестабильности невозможно без применения комплексного подхода. Отказ от своевременной терапии ведет к постоянному прогрессу болезни и появлению новых симптомов. Постепенно они ухудшают качество жизни пациента и не дают заниматься привычными делами.