Поясница берет начало от копчика и доходит до ребер. Поясничный отдел позвоночника имеет физиологический изгиб, обеспечивающий равновесие человека в вертикальном положении. Принимает на себя значительную нагрузку.
Строение и особенности поясничного отдела позвоночника
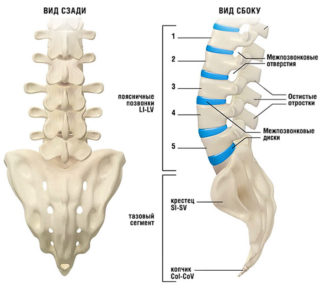
Поясничный отдел позвоночника включает 5 позвонков. Они обозначаются (сверху вниз) как L1, L2, L3, L4 и L5. Поясничные позвонки соединяются между собой при помощи межпозвоночных дисков, мышц и связок. Расположение дисков – между телами позвонков. Как и тела, они относятся к опорным элементам позвоночника.
Задние части позвонка образуют дугу. Она предназначена для защиты спинного мозга. Соединение дуг происходит благодаря суставным поверхностям остистых отростков. Также они сочленяются при помощи связок, которыми определяется степень подвижности позвоночника.
На уровне первого-второго поясничных позвонков заканчивается спинной мозг. В поясничном отделе он трансформируется в концевую нить, состоящую из корешков спинномозговых нервов. От каждого из них отходит ветвь, способствующая иннервации спинных тканей. Болевые рецепторы (нервные окончания) располагаются в суставах, связках и мышцах.
Функции и роль в организме
 Поясничные позвонки образуют лордоз. Он формируется, когда ребенок начинает стоять и ходить. Основная функция этой зоны – амортизирующая. Когда человек стареет, она нивелируется.
Поясничные позвонки образуют лордоз. Он формируется, когда ребенок начинает стоять и ходить. Основная функция этой зоны – амортизирующая. Когда человек стареет, она нивелируется.
Позвонки поясницы являются самыми большими во всем позвоночнике – с увеличением от первого элемента к пятому. Это объясняется максимальной нагрузкой на нижний отдел позвоночника.
Все позвонки и копчик образуют 5 позвоночно-двигательных сегментов. Благодаря этому корпус может поворачиваться в стороны. Также благодаря этому корпус движется во фронтальной и в сагиттальной плоскостях, совершаются наклоны и комбинированные повороты.
Поясница имеет достаточно сильные мышцы, поэтому человек может осуществлять движения даже с дополнительными нагрузками.
Распространенные патологии
 Боль в районе поясницы считается обычным явлением после 30-50 лет. Согласно данным статистики, с сильным болевым синдромом в этой зоне сталкивается до 80% людей. Это является причиной временной утраты трудоспособности во всех профессиональных группах.
Боль в районе поясницы считается обычным явлением после 30-50 лет. Согласно данным статистики, с сильным болевым синдромом в этой зоне сталкивается до 80% людей. Это является причиной временной утраты трудоспособности во всех профессиональных группах.
Согласно этиологии, боли в этой области делятся на 6 групп:
- висцеральные (спровоцированные заболеваниями внутренних органов);
- метаболические;
- неопластические;
- воспалительные;
- инфекционные.
У многих людей поясничные боли провоцируются механическими причинами. К ним следует отнести растяжение в пояснично-крестцовом отделе, а также дегенеративные патологии межпозвоночного диска.
Распространенные болезни: гемангиолипома тела позвонка, остеопороз, спондилез, гемангиома, позвоночная грыжа, протрузия, защемление нерва, грыжа Шморля.
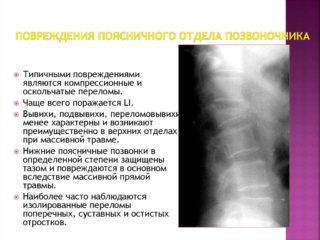
Также встречаются травмы позвоночника: ушибы, переломы, трещины. Часто диагностируется компрессионный перелом. Иногда переломы сопровождаются смещением осколков.
Врачи называют механический болевой синдром региональным. Боль может отдавать в одну или обе ноги. В этом случае речь идет об ишиасе.
Если поясничная боль имеет механическую этиологию, болезнь принимает естественное течение. Прогноз в этом случае благоприятен. В 50% случаев боль проходит через 2 недели. У пожилых людей, а также в случае несвоевременности лечения, болевой синдром присутствует в течение 2-3 месяцев.
В каждом 10 случае острая форма заболевания трансформируется в хроническую.
Болезнь Бехтерева
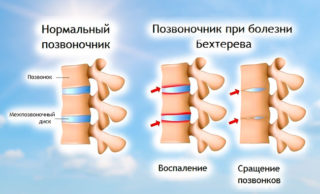 Патология представляет собой системное поражение соединительной ткани. По мере развития болезни хрящевая ткань разрушается. Это приводит к анкилозу (позвонки начинают срастаться). Группа риска – подростки и молодые люди в возрасте 16-30 лет.
Патология представляет собой системное поражение соединительной ткани. По мере развития болезни хрящевая ткань разрушается. Это приводит к анкилозу (позвонки начинают срастаться). Группа риска – подростки и молодые люди в возрасте 16-30 лет.
Главной особенностью этой патологии является то, что сначала появляется незначительный болевой синдром в пояснице. Потом он становится сильнее и распространяется на другие отделы позвоночника.
В 90% случаев боль присутствует постоянно. В 10% случаев имеет эпизодический характер. С течением времени она становится такой сильной, что стихает только после введения мощных анальгетиков.
Основной симптом – скованность движений. Некоторые жалуются на боль в плечах. Иногда присутствуют отеки верхних и нижних конечностей.
Фасеточный синдром
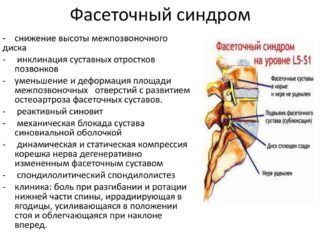 Эта патология также называется поясничным спондилоартрозом. Главный признак – тупой болевой синдром в пояснице и крестце. Он усиливается, когда человек делает боковые наклоны, совершает вращательные движения корпусом или наклоняется назад.
Эта патология также называется поясничным спондилоартрозом. Главный признак – тупой болевой синдром в пояснице и крестце. Он усиливается, когда человек делает боковые наклоны, совершает вращательные движения корпусом или наклоняется назад.
Боль иррадиирует в пах (редко), бедро, ягодицу.
У большинства больных неприятные ощущения появляются при резкой смене положения тела.
По утрам человек может ощущать скованности в пояснице, постепенно неприятное ощущение исчезает.
Неврологическая симптоматика при фасеточном синдроме отсутствует. У 70% больных наблюдаются частые рецидивы. Иногда боль приобретает хронический характер – в этом случае она присутствует более 3 месяцев.
Остеомиелит
 Патология представляет собой инфицирование костной ткани. Поясница при этом может болеть, ныть постоянно. Когда человек совершает то или иное движение, боль усиливается, в состоянии покоя не ослабевает. На первых порах успокоить ее можно при помощи прикладывания сухого теплого компресса.
Патология представляет собой инфицирование костной ткани. Поясница при этом может болеть, ныть постоянно. Когда человек совершает то или иное движение, боль усиливается, в состоянии покоя не ослабевает. На первых порах успокоить ее можно при помощи прикладывания сухого теплого компресса.
Когда патология прогрессирует, присутствуют признаки общей интоксикации. Человек начинает сильно потеть. Вес снижается, больного часто лихорадит – особенно это состояние усугубляется по ночам. Температура тела повышается незначительно.
Присутствует местный абсцесс. На этом фоне наблюдается сдавливание нервных корешков. Функции органов, которые иннервируются этими корешками, нарушаются.
В тяжелом случае развивается паралич.
Поясничный остеоартрит
Хроническое дегенеративное заболевание межпозвоночных суставов на поясничном уровне. Сопровождается болью, скованностью движений.
Патология провоцируется травмами позвоночника либо возрастными изменениями. В группе риска находятся лица старше 60 лет.
Симптоматика патологии похожа на признаки остеохондроза:
- боль в пояснице (ее характер – ноющий, тупой);
- нестабильность суставов;
- нарушение чувствительности кожи ног.
При переохлаждении присутствуют характерные «прострелы». После длительного нахождения в одной позе человек часто испытывает затруднения, когда пытается пошевелиться.
Постепенно происходит нарушение питания межпозвоночных дисков. При последней степени болезни в 80% случаев развивается паралич.
Протрузия
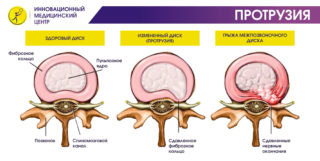 Протрузия распространяется только на позвоночный диск. При этом его внутренние структуры остаются интактными. Долгое время единственным симптомом патологии является небольшая слабость в ногах. На этом фоне человек даже не подозревает, что болен, и списывает дискомфорт на усталость.
Протрузия распространяется только на позвоночный диск. При этом его внутренние структуры остаются интактными. Долгое время единственным симптомом патологии является небольшая слабость в ногах. На этом фоне человек даже не подозревает, что болен, и списывает дискомфорт на усталость.
Постепенно симптоматика усиливается. По мере развития болезни человек жалуется на дискомфорт при движении. Боль иррадиирует в нижние конечности.
Иные симптомы:
- онемение ног;
- покалывание в нижних конечностях;
- судорожное сокращение мышц.
При каждом неосторожном движении в пояснице появляются характерные «прострелы». Болевой синдром становится острым, постоянным. Он может отдавать в правое или левое подреберье.
Поясничный остеохондроз
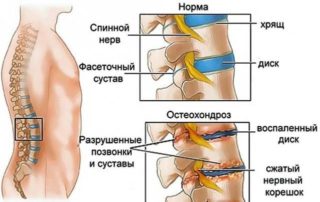 При остеохондрозе наблюдается дегенерация межпозвонковых дисков. Суставы позвоночного столба разрушаются, происходит дистрофия связочного аппарата.
При остеохондрозе наблюдается дегенерация межпозвонковых дисков. Суставы позвоночного столба разрушаются, происходит дистрофия связочного аппарата.
Болевой синдром при этой патологии достаточно сильный. Его появление обусловлено раздражением нервных корешков. Также болевые рецепторы раздражаются разрывом мембран и перегородок межпозвонкового диска.
Появляется ощущение что нерв (или мышца) в области поясницы был защемлен. По мере развития патологии боль появляется в ягодице, отдает в заднюю поверхность бедра.
Если человек долго сидит, ноги немеют. На поздних стадиях нарушается функционирование ЖКТ, в эпигастрии появляется боль. Эта симптоматика ошибочно принимается человеком за проявление болезни желудочно-кишечного тракта.
Грыжа
На поздней стадии остеохондроза происходит выпячивание межпозвоночных дисков. Это приводит к формированию грыжи. Симптомы похожи на признаки радикулита поясничного отдела позвоночника.
Основные проявления грыжи:
- невозможность делать наклоны (из-за боли и скованности человек вынужден приседать);
- невозможность лечь на живот (это можно сделать только при помощи плотной подушки);
- невозможность встать без опоры (чтобы снизить боль, человек вынужден опираться на колено, либо на стул).
Большая грыжа оказывает давление на спинной мозг. Это приводит к снижению чувствительности ног. В худшем случае развивается паралич.
Методы диагностики
Если боль в пояснице присутствует постоянно или возникает очень часто, необходимо обращаться к неврологу. Сначала врач проводит физикальный осмотр. Затем больной направляется на аппаратное обследование. Основные методы диагностики:
- рентген;
- КТ;
- МРТ;
- УЗИ органов малого таза.
Если болевой синдром очень сильный, присутствуют неврологические нарушения, проводится миелография. При необходимости для уточнения диагноза больному дополнительно может быть назначено прохождение ЭКГ.
Способы лечения
 Обычно проводится медикаментозная терапия – это позволяет купировать воспаление (при его наличии) и снять боль. При очень сильном болевом синдроме проводятся блокады с новокаином.
Обычно проводится медикаментозная терапия – это позволяет купировать воспаление (при его наличии) и снять боль. При очень сильном болевом синдроме проводятся блокады с новокаином.
Больному прописываются препараты, способствующие восстановлению разрушающегося хряща (хондропротекторы). Дополнительно назначается витамин В.
Далее больной направляется на физиолечение. В зависимости от показаний, ему назначаются сеансы массажа, электрофорез или мануальная терапия. Главной задачей лечения на этом этапе является укрепление мышечного корсета. Дополнительные задачи – снятие нагрузки с межпозвоночных дисков и высвобождение зажатых нервов и мышц.
Во время реабилитации пациенту назначаются упражнения ЛФК. Комплекс занятий зависит от показаний: в реабилитационных центрах чаще всего прибегают к методу С.Бубновского. В домашних условиях можно делать упражнения, разработанные А.Бониной.
В редких случаях (если консервативное лечение не принесло результатов) применяется хирургия. Обычно к оперативному вмешательству прибегают при наличии грыжи, когда возникает необходимость в высвобождении спинного мозга от давления тканей.
Основные виды операции: эндоскопия, эндопротезирование и чрескожная дискэктомия. Также применяется лазерная реконструкция – при этом в ходе операции грыжа удаляется путем «выпаривания» из тканей влаги.
В рамках профилактики необходимо избавиться от лишнего веса (он повышает нагрузку на позвоночник) и отказаться от вредных привычек.
Рекомендованы регулярные физические нагрузки. Желательно делать утреннюю зарядку, а при сидячей работе – 5-10-минутную разминку в течение дня.