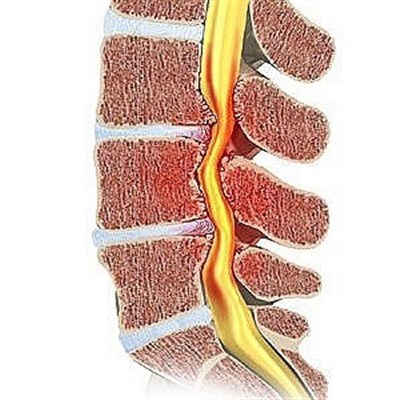
Позвоночник – это центральная ось всего скелета, являющаяся его опорой, и вместилище спинного мозга, который отвечает за важнейшие функции организма, связанные с движением и работой некоторых внутренних органов. Поэтому позвоночному столбу эволюцией обеспечена одна из самых высоких степеней иннервации, и любой дискомфорт в данной области сразу же ощущается человеком. Наиболее распространенным видом патологии нервной сети позвоночного столба является радикулопатия. Этот термин в неврологии является общим названием для заболеваний вертеброгенной этиологии, где в числе симптомов на первый план выходит признак, который в медицине называется корешковым синдромом (КС)
Причины развития корешкового синдрома
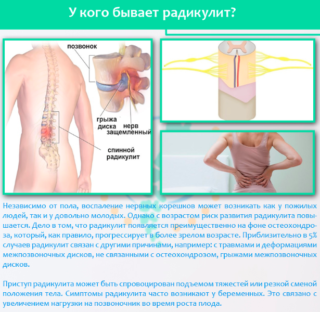 Ранее корешковый синдром поясничного отдела позвоночника в основном был знаком мужчинам и женщинам в возрасте от 40 лет и старше. Однако теперь он стал значительно более молодым, и порой с его проявлением сталкиваются даже подростки. КС возникает вследствие сдавливания корешков спинномозговых нервов. Такое сдавление становится следствием механического воздействия деформированных позвонков или фораминального стеноза – сужения нервного канала. Если это происходит достаточно долго, появляется хроническая компрессия, которая приводит к радикулоишемии, когда нервные нити плохо обеспечиваются кровью.
Ранее корешковый синдром поясничного отдела позвоночника в основном был знаком мужчинам и женщинам в возрасте от 40 лет и старше. Однако теперь он стал значительно более молодым, и порой с его проявлением сталкиваются даже подростки. КС возникает вследствие сдавливания корешков спинномозговых нервов. Такое сдавление становится следствием механического воздействия деформированных позвонков или фораминального стеноза – сужения нервного канала. Если это происходит достаточно долго, появляется хроническая компрессия, которая приводит к радикулоишемии, когда нервные нити плохо обеспечиваются кровью.
Среди болезней, ведущих к развитию радикулопатии с корешковым синдромом, можно назвать следующие:
- Остеохондроз – спондилогенное заболевание, вызванное дегенеративно-дистрофическими процессами в костной ткани позвонков.
- Спондилез – заболевание, приводящее к образованию на боковых поверхностях позвонков шипообразных костных наростов – остеофитов.
- Протрузия межпозвонковых дисков – патология, состоящая в выбухании гелеобразного дискового ядра без разрыва его фиброзной оболочки.
- Межпозвоночная грыжа – заболевание, представляющее собой выпячивание субстанции ядра с разрывом фиброзного кольца.
Все эти патологии развиваются в результате воздействия как внутренних, так и внешних негативных факторов – травм костных и мышечно-связочных тканей позвоночника. Радикулопатия может быть спондилогенной и дискогенной. В первом случае ее причиной является повреждение фасеточных суставов, соединяющих позвонки в единый позвоночный столб. Причина дискогенных форм заключается в деформации хрящевых прослоек, отделяющих тела позвонков одно от другого.
Анатомически позвоночник состоит из 32-34 позвонков, разделенных на пять сегментов: шейный, грудной, поясничный, крестцовый и копчиковый. Ущемление корешков обычно локализуется в поясничном и крестцовом отделах. При поражении других отделов подобная симптоматика проявляется значительно реже и не в такой острой форме, как в случае поясной локализации. Данный факт объясняется тем, что именно на поясницу приходится большая часть нагрузки при ходьбе, стоянии и сидении.
Поясничный и крестцовый отделы состоят из 5 позвонков каждый. Обозначение сегментов включает их порядковый номер и букву латинского алфавита: l для поясницы и s для крестца. Чаще всего защемление нерва происходит в районе позвонков l3, l4, l5, либо между позвонками l3-l4, l4-l5, l4-s1 и l5- s1.
Формы корешковой радикулопатии
 Всемирной организацией здравоохранения официально утвержден перечень всех известных современной медицине патологий, носящий название Международной классификации болезней. МКБ используется с целью унификации диагнозов при ведении записей в медицинских протоколах и историях болезни. Этот перечень изменяется каждые десять лет, и в настоящее время актуален его десятый пересмотр – МКБ-10. Каждое заболевание в этом документе имеет индивидуальное буквенно-цифровое обозначение. Корешковый синдром включен в группу вертебральных патологий, обозначенную кодом по МКБ-10 как G54. Эта группа носит название «Поражение нервных корешков и сплетений». Сюда входит и поясничная радикулопатия, которая выражается в таких формах:
Всемирной организацией здравоохранения официально утвержден перечень всех известных современной медицине патологий, носящий название Международной классификации болезней. МКБ используется с целью унификации диагнозов при ведении записей в медицинских протоколах и историях болезни. Этот перечень изменяется каждые десять лет, и в настоящее время актуален его десятый пересмотр – МКБ-10. Каждое заболевание в этом документе имеет индивидуальное буквенно-цифровое обозначение. Корешковый синдром включен в группу вертебральных патологий, обозначенную кодом по МКБ-10 как G54. Эта группа носит название «Поражение нервных корешков и сплетений». Сюда входит и поясничная радикулопатия, которая выражается в таких формах:
- Люмбоишиалгия (ишиас) – состояние, провоцируемое воспалением (невритом) седалищного и других нервов, расположенных в пояснично-крестцовой зоне спины.
- Радикулит – осложнение остеохондроза, при котором дегенеративные процессы вызывают уменьшение высоты хрящевых прослоек между позвонками поясничного отдела, их растрескивание и деформацию. Это, в свою очередь, приводит к раздражению и зажиму корешков спинномозговых нервов, в результате они начинают воспаляться.
Помимо патологических, корешковый синдром может иметь и физиологические причины, к которым относится сильное переохлаждение и переутомление скелетно-мышечного аппарата позвоночника в результате физической перегрузки при тяжелой работе, спортивных тренировках либо избыточной массе тела.
У женщин признаки радикулита поясничного отдела иногда появляются при вынашивании крупного плода и при многоплодной беременности в последнем триместре.
Симптоматическая картина
 Все патологии вертеброгенного происхождения имеют общую и индивидуальную симптоматику. К общим симптомам радикулопатии следует отнести:
Все патологии вертеброгенного происхождения имеют общую и индивидуальную симптоматику. К общим симптомам радикулопатии следует отнести:
- Боль в пояснице. Она может принять вид прострела – резко выраженного внезапного болевого синдрома, возникающего при поднятии тяжестей и перемене позы; либо иметь постоянный вялотекущий характер – тянуть, ныть. Острая боль способна спровоцировать спазм сосудов головного мозга, из-за чего человека начинает подташнивать, иногда возникает не только тошнота, но и рвота.
- Снижение мышечного тонуса нижних конечностей: они не только болят, но и слабеют, подламываются, становятся «ватными».
- Пониженная температура кожных покровов – ноги остаются холодными даже при общем тепловом комфорте окружающей среды.
- Чувство онемения и мурашек под кожей, как бывает при длительном сохранении неудобной позы.
Специфические признаки пояснично-крестцового радикулита включают:
- Симптом Ласега – при попытке поднять выпрямленную ногу со стороны поражения в положении лежа на спине у больного возникает резкое усиление боли в области поясницы, ягодицы и задней поверхности бедра.
- Симптом Бехтерева – когда больной вначале лежит на спине, а затем садится, при этом отмечается непроизвольное сгибание в колене ноги с пораженной стороны.
- Симптом Нери – резкий наклон головы вперед приводит к усилению иррадиации боли в поясницу и ногу.
- Симптом Дежерина – усиление боли в пояснице при напряжении мускулатуры брюшного пресса, кашле или чихании.
- Симптом Бонне – на задней поверхности бедра справа или слева отмечается сглаженность ягодичной складки.
При возникновении любого из перечисленных признаков необходимо как можно быстрее обратиться за медицинской помощью. Промедление в данном случае создает риск некроза нервной ткани и частичного паралича конечностей.
Диагностика радикулита
 Проблемами радикулопатиии занимаются невролог, хирург-ортопед, либо вертебролог. Внешний осмотр включает пальпацию поясничной области и конечностей, а также проверку нервных рефлексов. Далее больной направляется на диагностическое обследование. Помимо лабораторных анализов крови и мочи, необходимых для дифференциации радикулопатиии от заболеваний внутренних органов, имеющих сходную симптоматику, проводится инструментальная диагностика.
Проблемами радикулопатиии занимаются невролог, хирург-ортопед, либо вертебролог. Внешний осмотр включает пальпацию поясничной области и конечностей, а также проверку нервных рефлексов. Далее больной направляется на диагностическое обследование. Помимо лабораторных анализов крови и мочи, необходимых для дифференциации радикулопатиии от заболеваний внутренних органов, имеющих сходную симптоматику, проводится инструментальная диагностика.
- Рентгеноскопия. Этот способ позволяет наблюдать и фиксировать на рентгеновской пленке состояние костных и хрящевых тканей позвоночника, форму, локализацию и размеры их деформации.
- Магнитно-резонансная и компьютерная томография – более современные методы исследования, дающие представление о состоянии позвоночного скелета окружающих его тканей. Отображение их на экране монитора в цвете дает возможность судить о наличии воспалительных процессов и механических повреждений мышечно-связочного аппарата.
После установления точных причин появления патологической симптоматики принимается решение о характере лечения, необходимого для коррекции ситуации. Оно назначается лечащим врачом, либо несколькими специалистами в процессе медицинского консилиума.
Вылечить радикулопатию полностью без угрозы рецидива невозможно, однако своевременно принятые терапевтические меры позволяют добиться длительной ремиссии и восстановления трудоспособности.
Методы терапии
В зависимости от показаний обследования и симптомов поясничного радикулита назначается медикаментозное лечение. Исходя из состояния пациента врач решает, есть необходимость госпитализации в клинику или можно лечиться в домашних условиях.
В большинстве случаев терапия поясничной радикулопатии носит консервативный характер. В начале курса назначаются анальгезирующие медикаменты, способные эффективно снимать болевой синдром. К ним относятся:
- Парацетамол;
- Пенталгин;
- Баралгин;
- Анальгин;
- Бенальгин.
Одновременно в курс медикаментозного лечения вводятся нестероидные противовоспалительные препараты – НПВП. В список входят Индометацин, Вольтарен, Кетопрофен, Мелоксикам, Эторикоксиб. Они выпускаются в форме мазей, таблеток и уколов для внутримышечных инъекций. Среди хондропротекторов, восстанавливающих хрящевую ткань позвоночника, можно упомянуть Терафлекс, Алфлутоп, Хондролон. Средства гомеопатии, как и народные, можно употреблять только после консультации с врачом.
В физиотерапии радикулопатии основное внимание уделяется упражнениям лечебной гимнастики. Вначале зарядка выполняется пациентами в медучреждении под руководством инструктора ЛФК, затем – дома.
Помимо неврологических радикулопатия имеет и психосоматические признаки. Психосоматика патологии включает повышенную тревожность, раздражительность, страх боли и другие симптомы, которые также необходимо снимать. Для этого можно воспользоваться рекомендациями Лиз Бурбо, приведенными в ее книге «Слушай свое тело».
Если причиной боли в пояснице является позвоночная грыжа или новообразование, консервативное лечение не способно дать заметных положительных результатов. В этом случае принимается решение о хирургической операции, проводимой в стационаре под общим наркозом.
Пациентам, перенесшим подобное вмешательство, рекомендуется постоянно соблюдать щадящий режим труда и отдыха. Им противопоказаны виды деятельности, связанные с длительным сохранением статичных поз или большими физическими нагрузками – например, служба в армии или полиции. В остальном эти люди могут жить полноценной жизнью.