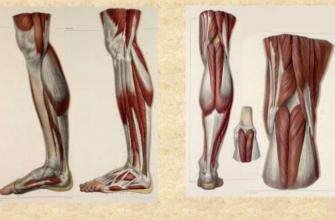
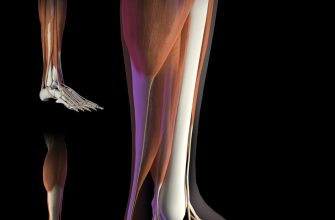
Фиброзная дисплазия большеберцовой кости – серьезное поражение скелета. Оно сопровождается замещением участка здоровой кости соединительной тканью с небольшими вкраплениями костных трабекул. Относится к опухолеподобным патологиям, хотя истинной опухолью (ни злокачественной, ни доброкачественной) не является. Фоном для развития заболевания становится нарушение развития ткани, формирующей кость – остеогенной мезенхимы.
Чаще всего клиническая картина фиброзной дисплазии нижних конечностей проявляется в детстве, однако медицинской практике известны случаи патологии и среди людей пенсионного возраста. Чаще всего заболеванию подвержены представительницы женского пола. Нередко фиброзная дисплазия перерождается в опухоль доброкачественной природы.
Немного истории
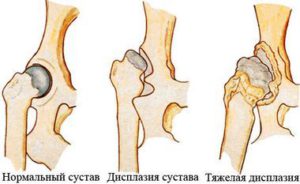
О заболевании впервые заговорили в первой половине ХХ в. Советским хирургом Брайцовым в 1927 году был сделан доклад о клинических, рентгенологических, микроскопических признаках очагового перерождения кости фиброзного типа.
Спустя 10 лет другой специалист, Олбрайт, дал детальное описание многоочаговой фиброзной дисплазии, которая осложняется нарушениями работы эндокринной системы, а также изменениями кожных покровов. Параллельно Альбрехт исследовал многоочаговую дисплазию, связанную с ранним половым созреванием и измененной пигментацией кожи.
По прошествии некоторого времени еще два ученных, Лихтенштейн и Яффе, изучили поражения одноочагового типа и сформулировали причины их развития.
Классификация патологии
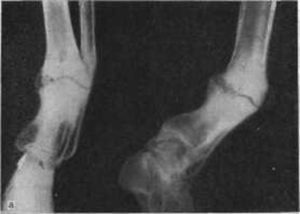
Согласно международной классификации фиброзная дисплазия малоберцовой кости делится на два типа:
- Монооссальная. Поражает только одну кость. Может проявляться независимо от возраста. Изменения пигментации кожных покровов не отмечается.
- Полиоссальная. Диагностируется исключительно у детей, часто сочетается с нарушениями со стороны эндокринной системы, избыточным накоплением пигмента меланина.
Пример полиоссальной дисплазии у ребенка – фиброзный кортикальный дефект большеберцовой кости. Также это состояние называется неоссифицирующей фибромой. Считается наиболее крупным типом – размер превышает 3 см.
Неоссифицирующая фиброма чаще всего диагностируется у подростков в возрасте от 10 до 15 лет. Хотя нередко отмечаются и случаи у детей 4-8 лет. Патология чаще всего поражает мальчиков. Это отличает фиброзный кортикальный дефект голени от иных форм дисплазии большеберцовой кости, которые выявляются преимущественно в среде представительниц женского пола.
Факт: неоссифицирующую фиброму редко выявляют у людей старше 30 лет. Это объясняется тем, что патология имеет тенденцию к самостоятельному излечиванию. Атипичные образования замещаются костной тканью.
Клиническая картина неоссифицирующей фибромы практически отсутствует. Исключение составляют образования больших размеров, которые становятся причиной болевого синдрома. Кроме того, из-за ослабления кости под массой опухоли может случиться патологический перелом.
Если рассматривать фиброму под микроскопом, можно увидеть поражение с незначительными участками кровоизлияния, имеющее коричневый тон.
Структура образования волокнистая, мясистая.
Для постановки точного диагноза требуется рентгенография, магнитно-резонансная томография, сцинтиграфия. Лечение в большинстве случаев не требуется. Достаточно регулярно проходить контрольное исследование одним из перечисленных методов для исключения осложнений.
Клиническая картина фиброзной дисплазии
Для фиброзно-кистозной дисплазии большеберцовой кости не свойственен врожденный характер. Первые признаки полиоссальной формы проявляются в детском возрасте. У больного ребенка отмечаются изменения пигментации кожных покровов, нарушается работа сердечно-сосудистой системы. Также он может жаловаться на болезненные ощущения в бедрах. Деформации костного аппарата становятся заметными достаточно быстро.
Часто в практике встречаются случаи, когда патология диагностируется только на фоне перелома без видимых причин.
Большеберцовые кости чаще всего поражаются именно полиоссальной формой, иногда заболевание осложняется поражением стоп. Они подвержены деформации, а бедренные – укорочению, это объясняется разницей нагрузок на них. Это приводит к изменению походки больного – появляется хромота, припадание на здоровую ногу и подтягивание больной.
Если на большой берцовой кости отмечается формирование очаговой формы фиброзной дисплазии, голень деформируется, приобретая форму сабли. Также может замедлиться рост костного аппарата.
Течение монооссальной формы намного легче. Патологические проявления в околокостных тканях отсутствуют. Степень деформации и ее выраженность определяется особенностями и локализацией поражения. Для больных с этой формой также свойственны хромота, ярко выраженное чувство усталости в пораженном сегменте. Часто встречаются переломы патологического характера.
Диагностические и лечебные методики
Поставить точный диагноз возможно на основании детального анализа клинической картины, рентгенографического исследования. На первых стадиях фиброзной дисплазии большой берцовой кости снимки покажут небольшие патологические участки, по виду напоминающие матовое стекло. По мере развития патологии зоны с уплотнениями сочетаются со здоровыми областями.
Возможны признаки деформации, особенно если патология успела достигнуть второй или третьей стадии.
Если на снимках обнаружен одиночный очаг, врач может назначить денситометрию для исключения более глубоких и обширных поражений. Множественные образования на начальной стадии не имеют ярко выраженной клинической картины.
Монооссальная форма фиброзной дисплазии – самая тяжелая для диагностики. Если клиническая картина полностью отсутствует смазана, врачи предпочитают вести динамическое наблюдение.
Дополнительно может потребоваться консультация специалистов других квалификаций – терапевт, кардиолог, онколог, эндокринолог.
Лечение обычно заключается в резекции (удалении) пораженного участка кости. Практикуется небольшой выход за границы образования, чтобы исключить вероятность распространения в дальнейшем. Удаленный участок заменяется имплантом.