Анатомия голени человека помогает разобраться в механизмах патологических процессов, которые в ней происходят при тех или иных заболеваниях. Эта часть ноги подвержена разным нарушениям ввиду большой повседневной нагрузки, особенно при большой массе тела.
Анатомия голени
В голени выделяют 3 группы тканей: кости, мышцы, а также нервы и сосуды. Каждая из них отличается сложным строением и при повреждении влияет на остальные.
Кости голени
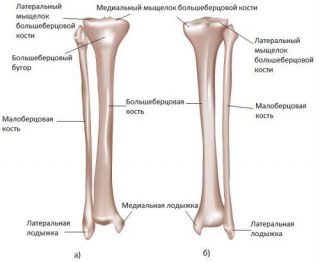 Голень – часть нижней конечности, ограниченная коленом и стопой. Она образована двумя костями:
Голень – часть нижней конечности, ограниченная коленом и стопой. Она образована двумя костями:
- Большеберцовая кость. Обладает большой протяженностью и расширяется на конце, образуя медиальный и латеральный мыщелки. На них расположены суставные поверхности, а между ними – возвышение. Тело кости похоже на трехгранную призму, обращенную основанием назад. Внутренняя и наружная поверхности образуют острый передний край. Вверху он переходит в бугристость, которая необходима для крепления сухожилий четырехглавой мышцы бедра из подвздошного большеберцового тракта. На задней поверхности есть медиальная лодыжка.
- Малоберцовая кость. Тонкая структура, расположенная латерально. Вверху имеет головку и сочленение с большой костью, внизу – утолщение и лодыжку. Обе структуры выступают кнаружи и легко прощупываются под кожей.
Между костями находится перепонка голени. Головка малоберцовой кости скрепляется суставом с большеберцовой частью. Нижние части кости соединены синдесмозом. Это малоподвижные структуры.
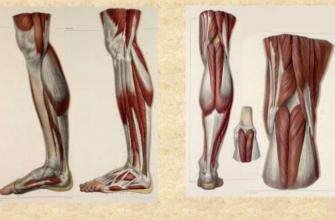
Мышцы и связки голени
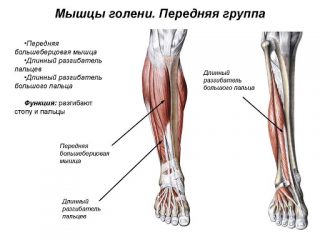 Кости голени окружены мышцами со всех сторон и делятся на переднюю, заднюю и наружную группы:
Кости голени окружены мышцами со всех сторон и делятся на переднюю, заднюю и наружную группы:
- Передний большеберцовый мускул. Начинается от большеберцовой кости и проходит через связки сухожилий-разгибателей внизу. Крепится к клиновидной кости. Его сухожилие отвечает за разгибание стопы.
- Длинный разгибатель пальцев. Также находится спереди большеберцовой мышцы и начинается от ее головки. Переходит вдоль кости на стопу и делится на 5 сухожилий, крепящихся к фалангам стопы.
- Длинный разгибатель большого пальца. Идет от внутренней части малоберцовой кости и перепонки по нижней половине голени. Это слабый мускул, находящийся между двумя предыдущими. Крепится к дистальной фаланге большого пальца и отвечает за его разгибание и движение всей стопы.
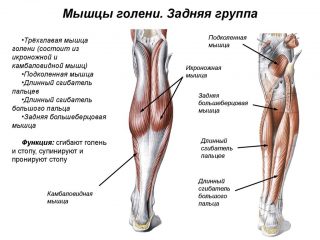 Трехглавая мышца голени. Проходит по задней поверхности ноги и имеет 3 головки, две из которых называют икроножной мышцей. Третья – глубокая, формирует камбаловидный мускул. Вместе они проходят через верхний мышечно-малоберцовый канал и крепятся к ахиллову сухожилию, к бугру пяточной кости.
Трехглавая мышца голени. Проходит по задней поверхности ноги и имеет 3 головки, две из которых называют икроножной мышцей. Третья – глубокая, формирует камбаловидный мускул. Вместе они проходят через верхний мышечно-малоберцовый канал и крепятся к ахиллову сухожилию, к бугру пяточной кости.- Длинный сгибатель пальцев. Идет от задней части большеберцовой кости и пересекает сухожилие сгибателя большого пальца на стопе. Отвечает за супинацию и сгибанию как самой ноги, так и пальцев.
- Длинный сгибатель большого пальца. Самая сильная глубокая мышца голени, начинающаяся от задней поверхности малоберцовой кости. Крепится к головкам большого пальца. Отвечает за сгибание этой структуры и стопы в целом.
К мышцам голени относится задний большеберцовый мускул, расположенный под трехглавым, отвечающий за привод, сгибание и супинацию стопы. Подколенная мышца относится к плоским и коротким, крепится к коленному суставу сзади и отвечает за пронацию и сгибание голени. Длинная малоберцовая мышца обладает перистой структурой и находится снаружи малоберцовой кости. Отвечает за пронацию, сгибание и отведение стопы. Короткая малоберцовая мышца завершает группу мускулов голени и идет от наружной части малоберцовой кости снизу. Отвечает за пронацию и отведение подошвы.
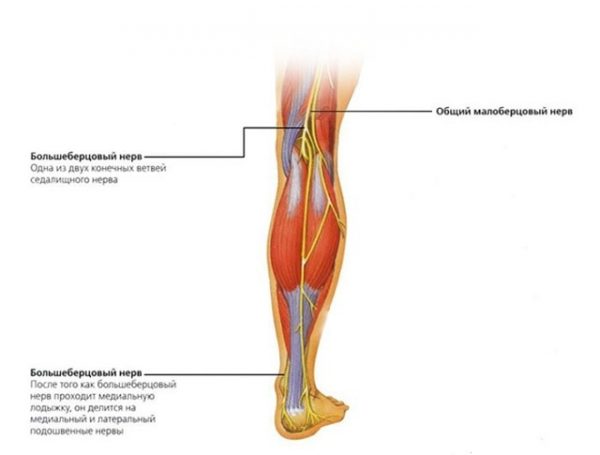
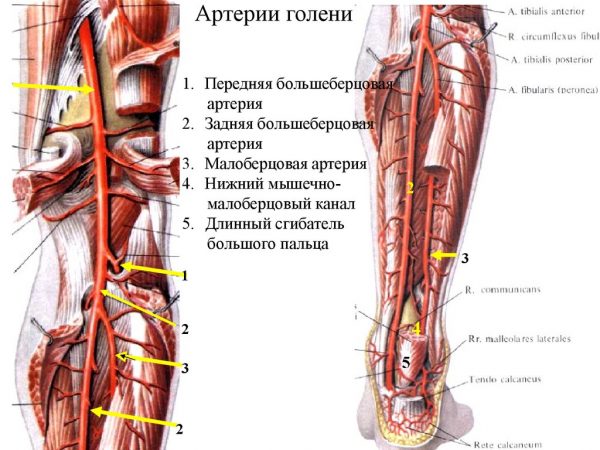
Сосуды и иннервация
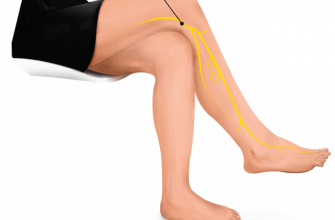
За иннервацию тканей голени отвечает большеберцовый и малоберцовый нервы, а также их ветви, формирующие множество функциональных пучков.
За кровообращение в голени отвечают большеберцовые вены – задние и передние, а также подколенная вена. Артерии носят те же названия.
Пороки развития голени
Аномалии в строении голени заметны сразу же после рождения ребенка в большинстве случаев или могут быть вызваны сифилисом и рахитом:
- двусторонняя деформация;
- врожденный псевдоартроз, или ложный сустав;
- искривление голени во фронтальной плоскости, которое проходит в течение первых 3 лет жизни;
- деформация в сагиттальной плоскости встречается лишь в 3% случаев всех аномалий;
- остеомиелит может спровоцировать задержку роста и одностороннюю деформацию костей.
Из-за ошибочного крепления связок могут наблюдаться подвывихи и нативные вывихи с одной стороны. Также встречается гипоплазия в результате генетической аномалии и недоразвитости костей.

Причины болей в голени
Постоянные боли в голени и голеностопном суставе развиваются на фоне травм и патологических процессов. По началу человек может не подозревать о них, но со временем интенсивность симптомов увеличивается, к ним присоединяются новые признаки.
Травматические факторы
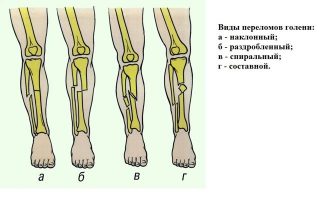 К самым распространенным повреждениям голени относят травмы:
К самым распространенным повреждениям голени относят травмы:
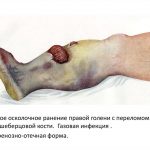
- переломы – могут быть открытыми и закрытыми, оскольчатыми, нередко провоцируют воспаление и инфекцию;
- растяжение или разрыв мышц – при полном разрыве волокон требуется длительное лечение, боль схожа с переломом;
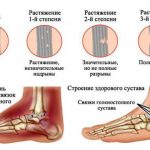
- растяжение связок голеностопа – в этой области сухожилия и связки очень прочные, но при растяжении доставляют сильную боль;
- вывих голеностопа – нарушение фиксации и смещение костей относительно друг друга.
В большинстве случаев терапия не требует хирургического вмешательства. Однако несоблюдение врачебных рекомендаций при переломах и вывихах может привести к постоянным рецидивам и ограничению подвижности.
Болезни сосудов
В сосудах голени могут протекать разные патологические процессы:
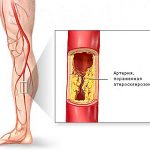
- Атеросклероз. Возникает из-за нарушений в обмене жиров и холестерина на фоне неправильного питания и курения. Постепенное формирование бляшек может привести к тромбам. Ухудшение кровотока ведет к истончению сосудов, что вызывает разные патологические изменения и боли.
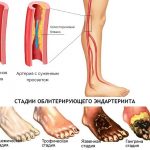
- Облитерирующий эндартериит. Возникает на фоне ВСД, инфекций, интоксикаций и курения. Болезнь вызывает спазмы артерий, что влияет на кровообращение и приводит к повреждению стенок и формированию тромбов.
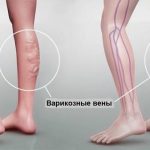
- Варикозное расширение вен. Связана патология с особенностями образа жизни. Вызывает расширение стенок венозной системы, что приводит к переполнению кровью.
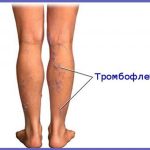
- Тромбофлебит. Воспаление вен, вызванное варикозом, инфекциями, травмами или генетической предрасположенностью. Также при тромбофлебите в венах возникает тромб.
Сосудистые нарушения сильно усугубляются под действием таких факторов, как стресс, неправильное питание, переохлаждение, гиподинамия или чрезмерные физические нагрузки.
Инфекционные болезни
Инфекционные патологии встречаются часто и развиваются на фоне следующих нарушений:
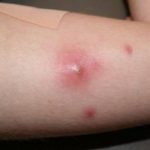
- Фурункулы. Инфекционное воспаление фолликула, из которого вырастает волос. При отсутствии обработки раны фурункул может привести к заражению крови микроорганизмами.
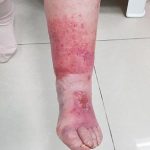
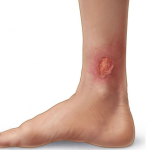
- Рожистое воспаление. Инфекция кожи, вызванная стрептококком, развивается при небольших повреждениях голени или при переохлаждении.
- Флегмона. Разлитое гнойное воспаление мягких тканей на фоне инфицирования бактериями. Часто наблюдается у людей со слабым иммунитетом.
Фурункул Рожистое воспаление Флегмона - Газовая гангрена. Патологию провоцируют клостридии – микроорганизмы, заразиться которыми можно при контакте раны с землей или пылью со спорами бактерий.
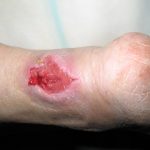
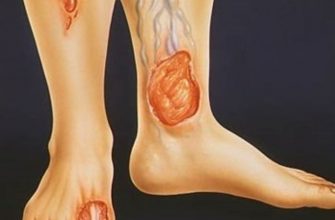
- Трофическая язва. Нарушение, характерное для диабета, связанное с изменением в системе кровообращения. Также может возникнуть при 3-4 степени варикоза.
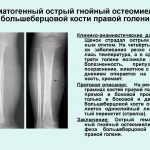
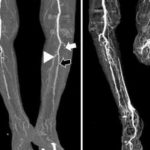
- Остеомиелит. Инфекционное поражение костной ткани, ведущее к разрушению. Может начаться при открытых переломах или из-за тяжелой общей инфекции в организме.
Трофическая язва Газовая гангрена Остеомиелит
Инфекции могут быть следствием других тяжелых патологий, например, сахарного диабета.
Другие патологии
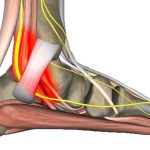
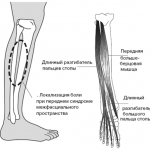
Боль в голени может появиться на фоне заболеваний мышц – крепатуры, спазмов или судорог. Также выделяют синдром расколотой голени, при котором возникают сильные отеки при чрезмерных физических нагрузках. Еще один фактор – туннельные синдромы голени, развивающиеся при отеках и сдавливании нервных окончаний.
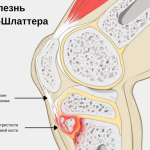
Некоторые редкие болезни костей вызывают боль: остеохондропатия бугристости большеберцовой кости, деформирующий остеит, опухоли. В некоторых случаях симптомы связаны с отдаленными структурами скелета – позвоночником. Боль в икрах часто возникает при шейном, грудном или поясничном остеохондрозе, грыже или протрузиях.
Методы диагностики
Выбор способа обследования зависит от предварительного диагноза. Для выявления инфекции назначают биохимический анализ в сочетании с рентгеном, при опухолях и спазмах может потребоваться миография.
К традиционным диагностическим процедурам относят:
- рентген, КТ и МРТ;
- биохимический и общий анализ крови;
- сцинтиграфия со специальными препаратами для выявления активного формирования костной ткани;
- ионограмма для определения концентрации микроэлементов в крови;
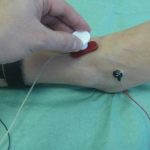
- электромиография для определения возбудимости мышечных волокон;
- УЗИ при изучении гематом и сосудов;
- ангиография с контрастным веществом;
- ЭКГ при подозрении на атеросклероз;
- реовазография – помогает выявить проблемы кровотока;
- термография для изучения кровоснабжения на определенных участках тканей.
При подозрении на тромбофлебит также проводят оценку свертываемости крови. А при инфекционных патологиях берут на анализ часть кожных покровов и жидкостей организма (например, гной из фурункулов).

Методы лечения причин болей
Для устранения боли и снятия воспалительных процессов назначают НПВС: нимесил, диклофенак, парацетамол. Их принимают 1-2 раза в день по 1 таблетке в течение максимум 20-40 суток. Когда НПВС не помогают, используют наркотические обезболивающие на основе морфина, кодеина и омнопона. Их применяют в стационаре каждые 10-12 часов.
В зависимости от причины болей терапия может иметь следующие направления:
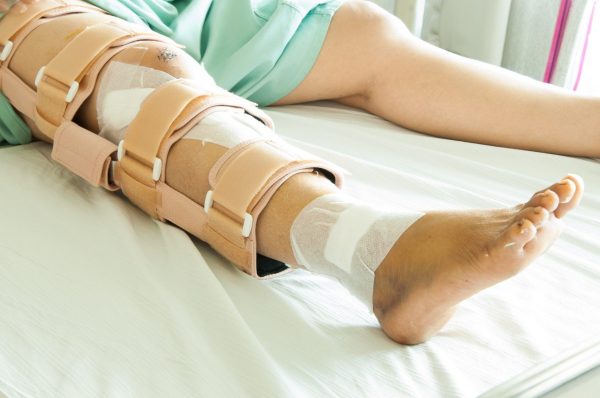
- Переломы. Проводят репозицию костей, при множественных осколках назначают операцию. Далее следует постельный режим и реабилитация с приемом медикаментов, ЛФК и физиопроцедурами. Также накладывают гипс в течение первых 3-4 недель. Аналогично лечат ушибы и растяжения, но без гипса.
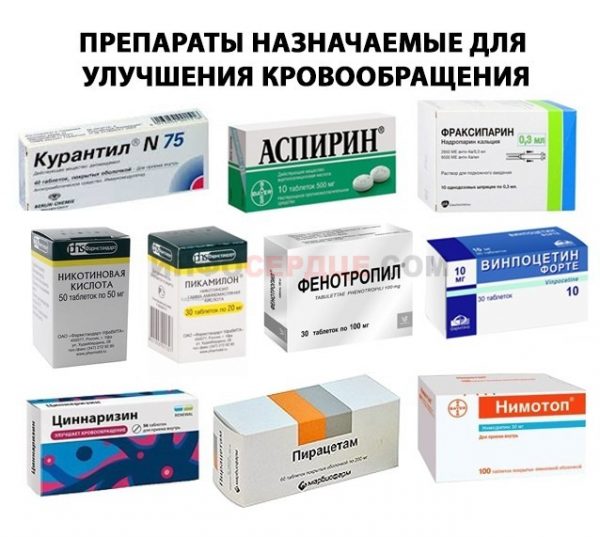
- Болезни сосудов. При патологиях сосудов очень важно изменить образ жизни, пересмотреть питание, отказаться от чрезмерной активности и добавить в режим легкие физические нагрузки. В тяжелых случаях прибегают к хирургическому лечению сосудов. В остальных – используют медикаменты для улучшения микроциркуляции, кислородного обмена, снижения уровня холестерина. При варикозе используют компрессионное белье.
- Патологии мышц. При воспалениях и спазмах мышечной ткани очень эффективна физиотерапия: согревание, иглоукалывание, электрофорез, массаж. Также используют средства для снятия воспаления. Хирургическое лечение назначают только при неэффективности других методов.
- Болезни костей голени. При патологиях костей могут использовать ортопедические средства для обездвиживания конечности. Как и при других заболеваниях, очень эффективны физиопроцедуры: фонофорез, УВЧ, электрофорез, магнитная терапия. Полезно заниматься лечебной гимнастикой.
- Опухоли. Если боль стала следствием метастазирования, опухолей костей или мягких тканей, могут назначить химиотерапию или лучевое лечение. В большинстве случаев все новообразования удаляют хирургическим путем.

Активные гнойные процессы нередко требуют хирургического лечения: удаляют гной, отмирающие ткани, тщательно промывают раны. Затем назначают повторную антибактериальную терапию.