Позвоночник человека состоит из 33 позвонков, но у некоторых людей их количество достигает 35 – дополнительные позвонки удлиняют копчик. Позвоночник подразделяется на пять отделов: шейный, грудной, поясничный, крестцовый и копчиковый. При помощи связок и суставных сочленений они соединены в вертикальную линию. Самым подвижным и в то же время самым хрупким сегментом этой конструкции является шейный отдел, состоящий из 7 позвонков.
Анатомическое строение
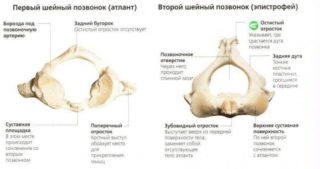 Шейный отдел состоит из семи позвонков, обозначаемых в анатомии латинской буквой С. Если все остальные позвонковые тела, как и отверстия в них, имеют округлую форму, то шейные позвонки напоминают собой эллипс, а их отверстия – треугольник. Первые два шейных позвонка отвечают за связь между черепом и другими частями позвоночного столба:
Шейный отдел состоит из семи позвонков, обозначаемых в анатомии латинской буквой С. Если все остальные позвонковые тела, как и отверстия в них, имеют округлую форму, то шейные позвонки напоминают собой эллипс, а их отверстия – треугольник. Первые два шейных позвонка отвечают за связь между черепом и другими частями позвоночного столба:
- Позвонок, обозначаемый как С1, называется атлант. Он находится высоко у основания черепа и крепится к нему при помощи мыщелков. Его строение отличается от остальных и представляет собой исключение из общего правила, заключающееся в том, что атлант не имеет позвонкового тела – он сформирован из передней и задней дуг, соединенных между собой боковыми плоскостями.
- С2 – второй шейный позвонок (аксис, или осевой) – состоит из дуги, тела и остистого отростка, отходящего от его задней поверхности. Из верхней части тела выступает зубовидный отросток С2 позвонка, состоящий из шейки и головки. Головка зубовидного отростка входит в ямку, которая располагается на задней поверхности передней дуги атланта. Благодаря этому человек имеет возможность поворачивать голову вправо и влево, а также опускать и поднимать ее.
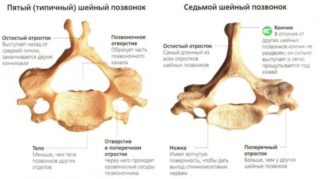 Тела находящихся более низко относительно атланта и аксиса позвонков С3-С5 имеют традиционное строение, каждый из них располагает отростками, соединяющими позвонки друг с другом и с мышечно-связочным аппаратом.
Тела находящихся более низко относительно атланта и аксиса позвонков С3-С5 имеют традиционное строение, каждый из них располагает отростками, соединяющими позвонки друг с другом и с мышечно-связочным аппаратом.
- Полулунные или крючковидные. Располагаются по бокам верхней плоскости позвонков, имеющей седловидную вогнутость. Своей внутренней поверхностью полулунные отростки шейных позвонков соприкасаются с межпозвонковым диском.
- Поперечные – образуют желоб в переднезаднем направлении и, будучи направлены вперед и кнаружи, формируют с сагиттальной плоскостью угол в 60 градусов.
- Суставные отростки шейных позвонков находятся по обеим сторонам позвонкового тела, имея асимметричное расположение относительно друг друга. Такая асимметрия делает шейный сегмент более гибким.
- Остистые – расположены сзади позвонкового тела, имеют наклон книзу и раздваивают конец.
Позвонки С6 и С7 имеют особенности строения. У шестого есть сонный бугорок шейного позвонка. Он получил такое название, поскольку к нему прижимается сонная артерия для остановки кровотечения. У седьмого нет расщепления остистого отростка на конце.
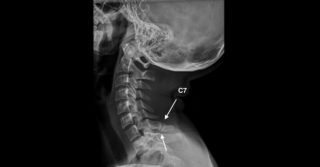
Остистый отросток 7 шейного позвонка при наклоне головы проявляется под кожной поверхностью. По нему определяется уровень, где заканчивается шейный и начинается грудной отдел позвоночного столба. Этот признак 7-го позвонка используется в диагностике при пальпации позвоночника для определения точной локализации повреждения в случае различных вертебральных патологий и травм.
Повреждение отростков
 Отростки позвонков являются наиболее уязвимой частью позвоночника. Патологические изменения могут возникнуть по таким причинам:
Отростки позвонков являются наиболее уязвимой частью позвоночника. Патологические изменения могут возникнуть по таким причинам:
- Дегенерация костной ткани, развивающаяся вследствие остеохондроза, спондилеза, спондилоартроза. Видоизменяются крючковидные отростки шейных позвонков. Деформация чрезмерно утолщает, заостряет или сглаживает их края, повышая давление на межпозвонковые диски, что ведет к развитию дисковых грыж в шейном отделе. Также возникает их латеральное отклонение от позвонкового тела – позвонок приобретает вид кастрюли с ручками, в роли которых выступают крючковидные отростки. Подобное явление в медицинской литературе носит название «синдрома кастрюли». Патологические процессы, провоцирующие остеохондроз, способны склерозировать отростки – приводить к повышению костной плотности и чрезмерному разрастанию окружающей их соединительной ткани.
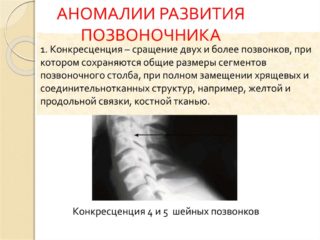
- Конкресценция – врожденная аномалия развития позвоночного столба, при которой происходит сращение (синостоз) двух или более позвонков в единое целое.
- Травма, полученная вследствие прямого удара по шейному отделу позвоночника – при автомобильной аварии во время ДТП, либо падении сверху твердого предмета большой тяжести – обломка древесного ствола, металлической трубы и т.п. Такой удар может смещать позвонок, приводить к перелому отростка, отрыву от позвонкового тела, фрагментировать его осколки. Но травма может возникнуть не только в результате удара – пожилым людям, страдающим остеопорозом, иногда бывает достаточно сильно откинуть голову назад.
Основным симптомом всех перечисленных патологий является боль в области шейного отдела позвоночного столба. Если у человека после ушиба или резкого поворота головы болит шея, ему следует как можно скорее обратиться к специалисту – хирургу-травматологу.
Диагностика и лечение
На первом этапе диагностических процедур врач проводит внешний осмотр пациента. В норме остистые отростки позвоночника должны образовывать строго вертикальную линию. Пальпируя позвоночный столб на предмет выявления изменения в их положении, врач прощупывает вершины выступающих остей указательным пальцем правой руки в направлении сверху вниз.
Вторым способом, позволяющим выявить смещение отростков на ощупь, является метод Г.И. Турнера (1858-1941) – выдающегося русского хирурга, основоположника отечественной ортопедии. Для этого ладонный край руки прикладывается к спине под углом в 45 градусов. Продвигая ладонь по позвоночному столбу, врач ощупывает ости, определяя расстояние между ними. Для выявления болезненных участков делается пальпация с одновременной компрессией средним и большим пальцами, далее идет перкуссия (выстукивание) средним пальцем.
Инструментальными способами диагностики перечисленных выше вертебральных патологий являются:
- Рентген. Снимок позволяет врачу визуально наблюдать состояние остистых отростков позвоночного столба, определяя степень, локализацию и характер их повреждения.
- Методики компьютерной и магнитно-резонансной томографии – КТ и МРТ.
Лечение выявленных при диагностике заболеваний и травм назначается исходя из результатов обследования. Оно может иметь консервативный или оперативный характер. В первом случае применяется фиксация поврежденной области при помощи бандажей, повязок или корсетов. Болевой синдром снимается употреблением анальгезирующих препаратов, виды, кратность и дозировка которых назначается врачом. Если выявляется наличие незафиксированных костных обломков остей, они удаляются хирургическим путем.