Травмы и нарушения обмена веществ служат причиной повреждения костной и хрящевой ткани шейного отдела позвоночника. Патологические изменения в позвонках и межпозвоночных дисках могут вызвать целый набор симптомов, затрагивающих некоторые системы организма. Одним из типичных проявлений подобных процессов является радикулопатия шейного отдела позвоночника. Состояние обусловливается зажимом корешков спинномозговых нервов деформированными позвонками, что ведет к появлению болей или чувству онемения в шее, спине или верхних конечностях.
Причины и механизм появления патологии
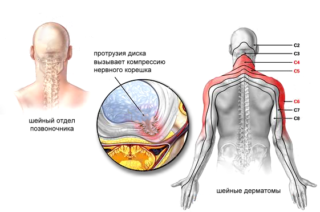
Радикулопатия преимущественно возникает вследствие механического сжатия спиномозговых корешков. Патология может быть вторичной по отношению к целому ряду болезней, среди которых:
- дегенеративно-дистрофическое заболевание диска;
- остеохондроз;
- остеоартрит;
- спондилолистез;
- фиброз позвоночника;
- смещение дугоотросчатого сустава;
- проксимальная диабетическая нейропатия;
- эпидуральная гематома;
- болезнь Лайма.
Чаще всего радикулит появляется именно в шейном отделе позвоночника. При этом большинство случаев связано с изнашиванием или старением позвонков, что является следствием возрастных изменений. Деформация позвонковой структуры ведет к сужению межпозвонкового отверстия (места выхода корешка из позвоночного канала) и защемлению нерва. Такая картина типична для остеоартрита и ДДЗД. Нередко это сопровождается образованием остеофитов, истончением связок и деформированием межпозвоночного диска.
У части пациентов в молодом возрасте радикулопатия связана с появлением грыжи межпозвоночного диска. Это может быть следствием малоподвижного образа жизни, неумеренных физических нагрузок или генетической предрасположенности. При поражении диска шейного отдела с радикулопатией происходит повреждение корешков и ганглия, провоцируя воспаление и запуская механизм развития заболевания.
Симптомы ридикулопатии
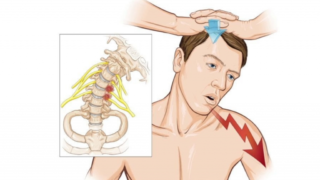
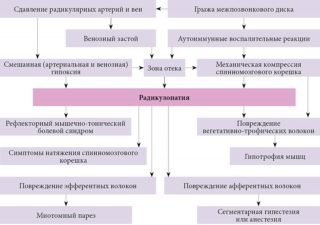 Обычно радикулопатия проявляется покалыванием, онемением и слабостью мышц в зонах иннервации нервных волокон, отходящих от пораженного отдела позвоночника. Во многих случаях такая симптоматика дополняется болевым синдромом. Эти симптомы могут ощущаться в одной области, например, в плече, или постепенно распространяться на всю руку до кисти и пальцев. В целом симптомы определяют лечение шейного радикулита.
Обычно радикулопатия проявляется покалыванием, онемением и слабостью мышц в зонах иннервации нервных волокон, отходящих от пораженного отдела позвоночника. Во многих случаях такая симптоматика дополняется болевым синдромом. Эти симптомы могут ощущаться в одной области, например, в плече, или постепенно распространяться на всю руку до кисти и пальцев. В целом симптомы определяют лечение шейного радикулита.
Одностороннее поражение конечности при радикулопатии встречается чаще. В редких случаях пациенты жалуются на неприятные ощущения в обеих руках. При серьезном развитии неврологических расстройств у больных может наблюдаться снижение способности к выполнению даже простых действий — им бывает трудно брать или поднимать предметы, самостоятельно одеваться.
Симптомы обычно усиливаются при движениях в шейном отделе — наклонах или поворотах головы — так как происходит еще большее сдавливание корешка при выходе из межпозвонквого отверстия. Это приводит к ригидности мышц шеи, уменьшению амплитуды свободных движений, а также последующим осложнениям: уменьшение размеров мускулатуры шейного отдела, мышечная слабость, тугоподвижность суставов и искривление осанки.
Методы диагностики
 Диагностирование радикулопатии подразумевает обследование у терапевта и специалистов узкого профиля — невролога, ортопеда или физиотерапевта. При постановке диагноза учитывается наличие и интенсивность болевого синдрома и других патологических явлений.
Диагностирование радикулопатии подразумевает обследование у терапевта и специалистов узкого профиля — невролога, ортопеда или физиотерапевта. При постановке диагноза учитывается наличие и интенсивность болевого синдрома и других патологических явлений.
Для определения радикулопатии применяются следующие методы:
- Общий осмотр — выявляет наличие болевых ощущений, а также нарушения моторики и чувствительности.
- Тест Спурлинга — врач наклоняет в сторону пораженной конечности голову пациента, оказывая на нее легкое давление. При этом иррадиация боли вниз по руке может свидетельствовать о защемлении корешка. Если боль передается в лопаточную область, возможно, имеется поражение дугоотросчатого сустава.
- Рентгенография — является стандартным методом диагностики радикулопатии. Делаются снимки позвоночника в передней и боковой проекции. При анализе рентгенограммы обычно обращают внимание на возможные дегенеративные изменения и размеры межпозвоночного диска.
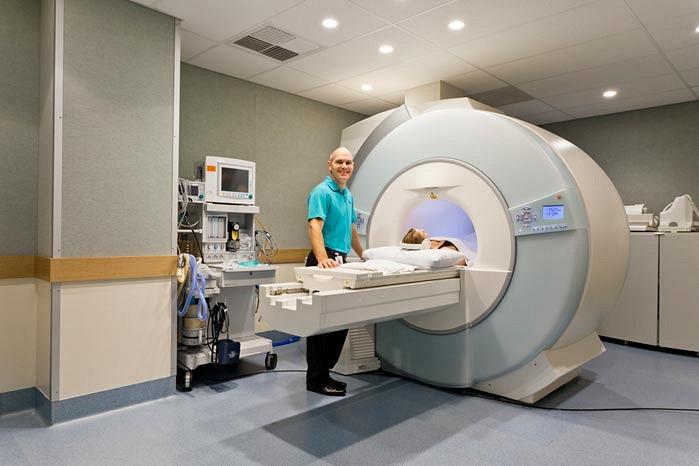
- Магнитно-резонансная томография — точно показывает компрессию корешковых нервов, однако для выявления фораминального стеноза могут потребоваться дополнительные методы исследования. МРТ может определить ущемление нерва мягкими тканями, а также признаки миеломаляции.
- Электромиография — помогает отличить радикулопатию от простого ущемления нерва. Данные ЭМГ следует интерпретировать в контексте с данными других исследований, так как этот метод применительно к диагностике корешкового синдрома может давать ложноположительные или ложноотрицательные результаты.
Корешковый синдром может выражаться целым рядом симптомов: от боли до мышечной слабости и понижения рефлексов. Врач должен обращать внимание на область распространения боли, ее характер, возможную парестезию, снижение чувствительности и подвижности конечностей. При выявлении вероятной радикулопатии также важна дифференциальная диагностика, в ходе которой исключаются или подтверждаются заболевания со схожими симптомами.
Лечение и профилактика
Эффективное лечение радикулопатии состоит в устранении причин заболевания и восстановлении функции спиномозговых корешков. Консервативные методы терапии могут включать в себя физиотерапию, постельный режим или просто уменьшение физических нагрузок.
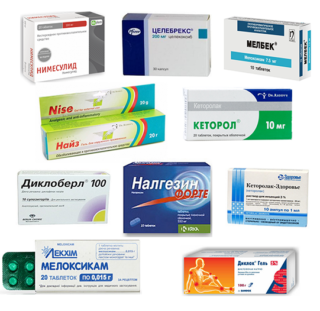
По усмотрению врача больному могут быть назначены такие лекарственные средства:
- нестероидные противовоспалительные препараты — Кетонал, Диклофенак, Нурофен, Мелоксикам;
- средства наружного применения — мази (Фастум-гель, Долгит, Никофлеск, Финалгон, Капсикам и др.) и лечебные пластыри;
- обезболивающие средства — Анальгин, Баралгин;
- витамины группы В — Комбилипен, Нейромультивит, Мальгамма;
- хондропротекторы;
- миорелаксанты — Тиназидин, Мидокалм;
- лечебные блокады.
Помимо острого болевого синдрома, корешковый синдром характеризуется ноющими болями в хронической форме. Поэтому течение заболевания определяет продолжительность курса лечения противовоспалительными средствами. Так как при длительном приеме НПВС возникают определенные побочные эффекты, для лечения хронической радикулопатии больше подходят щадящие методы: электрофорез, мануальная терапия, массаж, комплекс лечебной физкультуры.
Регулярные физические упражнения имеют особое значение для реабилитации пациентов с посттравматической радикулопатией. Комплекс ЛФК подбирается индивидуально, в зависимости состояния больного. Курс занятий укрепит мышцы, поспособствует уменьшению боли и снизит риск повторного травмирования.
Профилактика корешкового синдрома состоит в поддержании подвижности позвоночника и укреплении мышечного корсета. Для этого специалисты рекомендуют регулярно делать зарядку или заниматься несложными физическими упражнениями, а также соблюдать правила здорового питания. Необходимо помнить, что при отсутствии должного лечения проблемы с позвоночником могут ухудшиться и даже привести к инвалидности.
Чаще всего осложнения корешкового синдрома проявляются снижением подвижности шеи, рук и пальцев. Также заболевание может привести к хроническим болям в шейном отделе и головным болям. Как показывают рентгенографические исследования, у больных с развившейся радикулопатией наблюдаются выраженные межпозвоночные грыжи, множественные образования остеофитов, искривление позвоночника, а также размягчение или воспаление спинного мозга.