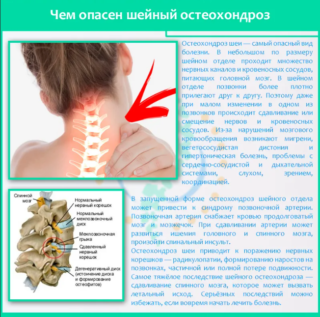
Остеохондроз (хондроз) позвоночника – заболевание, имеющее дегенеративно-дистрофическую этиологию. Патологии присвоен код по МКБ-10 М42. Чаще диагностируют поражение шейного отдела позвоночника, так как сегменты столба в этой области обладают наибольшей подвижностью.
Причины и механизм развития
 Симптомы остеохондроза шейного отдела позвоночника в большей части случаев диагностируют у лиц, которые ведут сидячий образ жизни: офисные работники, сотрудники фирм и предприятий, где требуется сидеть за столом.
Симптомы остеохондроза шейного отдела позвоночника в большей части случаев диагностируют у лиц, которые ведут сидячий образ жизни: офисные работники, сотрудники фирм и предприятий, где требуется сидеть за столом.
В шейном отделе присутствует 7 позвонков. Первыми двумя обеспечивается подвижность головы, остальными – сгибание, наклоны и повороты шеи. Это самая подвижная часть позвоночника. Вместе с другими отделами столба шейные тела и межпозвонковые диски создают опору туловища, благодаря чему человек может двигаться.
Чтобы позвоночный столб нормально функционировал, окружающие мышцы и связки должны быть полностью здоровыми. Это касается и нервных отростков, которые отходят от спинномозгового канала. Кроме того, важно состояние отверстий, которые присутствуют в шейных телах и через которые проходят важные артерии и вены.
При развитии дегенеративно-дистрофического процесса в поражение вовлекаются межпозвонковые диски. Это прослойки между костными телами, которые смягчают ударные нагрузки и предотвращают столкновение позвонков между собой во время движения и физической активности.
Межпозвоночные диски имеют достаточно плотную структуру, благодаря которой позвоночник способен выдержать интенсивное давление, толчки и сотрясения. При сильных нагрузках на мышечные структуры спины пульпозное ядро, которое заключено в диск, начинает изменять свою структуру.
В результате возникает патологическая подвижность позвоночных тел, по мере развития дегенеративного процесса в хрящевых тканях формируются протрузии и грыжи, а на запущенном этапе – костные наросты (остеофиты).
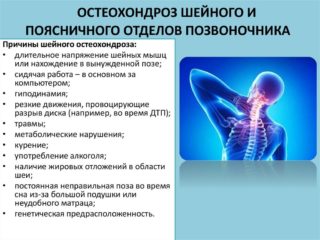
К предрасполагающим факторам, которые могут стать пусковым механизмом к развитию дегенерации, относят:
- возрастной фактор (чаще болезнь начинает развиваться со среднего возраста);
- наследственность;
- травмы позвоночника в области шеи в анамнезе;
- сопутствующее развитие аутоиммунного, обменного, эндокринного заболевания;
- инфекционное поражение межпозвонкового диска;
- врожденные аномалии строения шейного отдела позвоночника.
У лиц среднего, пожилого и преклонного возраста дегенеративно-дистрофический процесс – естественное явление, связанное с изнашиванием структур позвоночника, потерей эластичности хрящевых и костных тканей.
Преждевременное «старение» межпозвоночных дисков может быть связано с обменными нарушениями в организме, что снижает доставку полезных веществ в структуры позвоночника. В итоге костная и хрящевая ткань обезвоживается, повышается риск развития остеопороза и деформации столба.
Клиническая картина и стадии развития
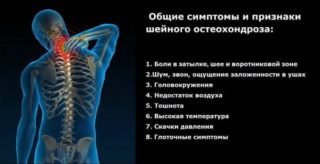 Возникновение хондроза воротниковой зоны сопровождается характерными симптомами за счет анатомических особенностей шейных сегментов. Основной признак – боль, которая имеет различную интенсивность в зависимости от положения туловища и уровня физической нагрузки.
Возникновение хондроза воротниковой зоны сопровождается характерными симптомами за счет анатомических особенностей шейных сегментов. Основной признак – боль, которая имеет различную интенсивность в зависимости от положения туловища и уровня физической нагрузки.
Кроме боли в шее возникают другие симптомы:
- головокружение, обусловленное повреждением сосудов;
- ограничение подвижности шеи, что ощущается при попытке поворота или наклона;
- слабость мышц рук, чувство покалывания;
- нарушение чувствительности кожного покрова шеи;
- ком в горле.
У взрослых женщин и мужчин остеохондроз протекает с несколькими клиническими синдромами:
- корешковым, который обусловлен защемлением нервных окончаний: сопровождается сильной болью, вегетативными симптомами (кружится голова, ощущается недомогание, присутствие инородного предмета в горле);
- синдромом позвоночной артерии, который возникает при компрессии соответствующей ветви: возникает сильная головная боль и выраженное головокружение;
- вертебральным, когда дискомфорт ощущается строго в области с дегенеративно-дистрофическим процессом.
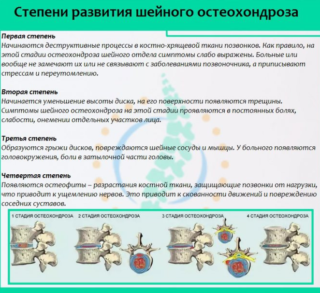 В зависимости от клинических проявлений болезни ее развитие проходит несколько стадий:
В зависимости от клинических проявлений болезни ее развитие проходит несколько стадий:
- Дегенеративно-дистрофический процесс только начинает развиваться, поэтому выраженные симптомы хондроза отсутствуют.
- Происходит уменьшение высоты межпозвонкового диска, на нем формируются мелкие трещины, через которые со временем просачивается ядро. На данном этапе уже возникает боль.
- Протрузии сменяются грыжами, боль становится выраженной за счет пережатия нервных окончаний.
- На позвоночных телах образовываются костные наросты, что ограничивает подвижность шеи и вызывает нестерпимую боль.
Если начать лечение на первой или второй стадии, можно ограничиться консервативными методами. При наличии грыжи или остеофитов, не обойтись без операции.
Как поставить верный диагноз
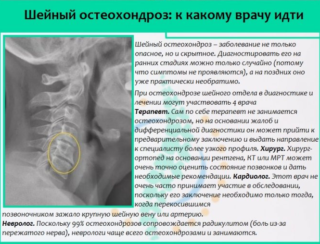 В первое посещение врач опрашивает пациента о следующих факторах:
В первое посещение врач опрашивает пациента о следующих факторах:
- какие симптомы возникают, с какой интенсивностью и частотой;
- как давно проявляются клинические признаки;
- какие сопутствующие заболевания протекают в организме, в особенности относящиеся к провоцирующим (обменные, аутоиммунные и др.);
- имеется ли травма шейного отдела позвоночника в анамнезе;
- существует ли риск наследственной предрасположенности.
Далее специалист проводит пальпацию болезненной области, визуальный осмотр шейного отдела. Во внимание принимают, какие нарушения работы опорно-двигательного аппарата присутствуют в иных отделах туловища. К провоцирующим факторам относят плоскостопие, дисплазию тазобедренных суставов и другие патологии конечностей.
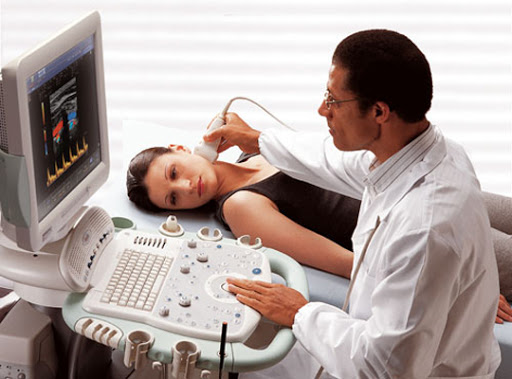
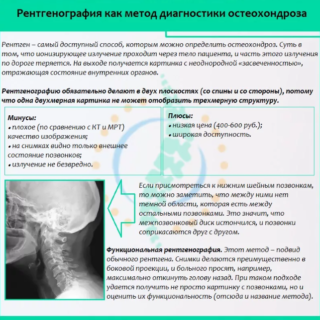 Диагностику дополняют инструментальными исследованиями. Наиболее информативные мероприятия для выявления признаков остеохондроза:
Диагностику дополняют инструментальными исследованиями. Наиболее информативные мероприятия для выявления признаков остеохондроза:
- Рентген шейного отдела позвоночника. Исследование назначают при подозрении на развитие остеохондроза в первую очередь. По снимку рентгена определяют состояние костных тканей, уровень смещения позвоночных тел.
- Компьютерная томография. Назначают, если рентгенологическое исследование не дает полной картины состояния позвоночника. Если сравнивать КТ с рентгеном, первое исследование дает меньшее облучение.
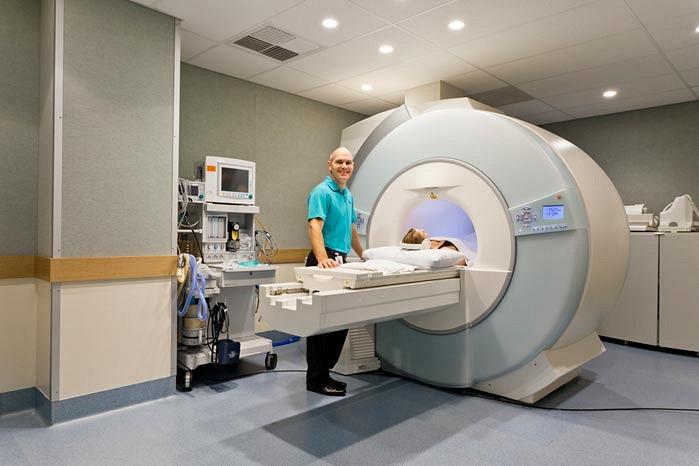
- Магнитно-резонансная томография. Диагностическое мероприятие позволяет выявить нарушения со стороны мягких тканей, прилегающих к позвонкам: мышц, сосудов, нервов, связок, суставов.
Может понадобиться дуплексное сканирование сосудов и ультразвуковой анализ, которые назначают для выявления аномалий строения ветвей и кровообращения, уровня проходимости артерий.
Чтобы выявить сопутствующие заболевания, которые стали причиной развития дегенеративно-дистрофического процесса, проводят лабораторные анализы:
- крови на определение уровня солей;
- крови на гормоны (выявление сбоя в работе щитовидной железы);
- крови на обнаружение признаков воспаления.
По результатам комплексной диагностики определяют причину изменений в дисках, стадию развития остеохондроза, уровень вовлечения в патологический процесс окружающих тканей.
Методы лечения заболевания
 Тактику лечения шейного остеохондроза определяют в зависимости от причины развития дегенеративно-дистрофического процесса, устраняя провоцирующий фактор. В комплексе используют симптоматические методы, направленные на снижение интенсивности боли и других клинических проявлений.
Тактику лечения шейного остеохондроза определяют в зависимости от причины развития дегенеративно-дистрофического процесса, устраняя провоцирующий фактор. В комплексе используют симптоматические методы, направленные на снижение интенсивности боли и других клинических проявлений.
Лекарственные препараты
За основу лечения остеохондроза взяты хондропротекторы, которые способствуют регенерации поврежденных хрящей, укреплению тканей, ускоряя тем самым выздоровление. Назначают на продолжительный период (от 3-х месяцев) во время терапии болезни и после хирургического вмешательства.
Для уменьшения воспалительной реакции, отечности тканей, болевой симптоматики, обусловленной компрессией нервных отростков, назначают прием нестероидных противовоспалительных средств. Это могут быть препараты в форме мази или геля, пластырей, таблеток, растворов для инъекций (в тяжелом случае).
Если нестероидные противовоспалительные лекарства неэффективны, используют стероидные составы. Назначают коротким курсом, так как средства имеют большой перечень противопоказаний и часто вызывают побочные реакции: угнетение иммунной функции, нарушение работы внутренних органов.
Облегчить симптомы невралгии на этапе обострения помогают блокады обезболивающих препаратов паравертебрального типа. Препарат вводят в болезненный очаг. Терапевтическое действие длится на протяжении 2-3 часов.
Чтобы снять мышечное напряжение и спастическую боль в пораженной области, назначают медикаментозные средства из группы миорелаксантов. Медикаменты помогают восстановить естественный кровоток, улучшить доставку питательных веществ к пораженным тканям.
Для улучшения кровообращения в пораженной области, расширения просветов сосудов, снижения риска развития боли в голове по типу гипертонии инъекционно вводят составы из группы вазодилататоров. Колют уколы строго по назначению врача.
При психогенной природе заболевания назначают седативные препараты или антидепрессанты. Для улучшения иммунной защиты организма и улучшения обменных процессов в нервных тканях эффективными будут витаминные препараты с группой B в составе.
Физиотерапия
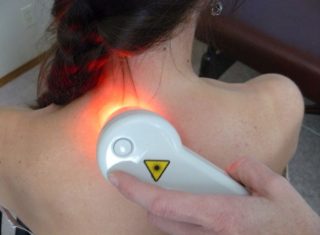
Применение медикаментов дополняют физиопроцедурами, которые:
- снижают интенсивность боли, а со временем и вовсе избавляют от дискомфорта;
- снимают спазмы, отек, ограничение подвижности;
- восстанавливают кровообращение и обменные процессы;
- снижают риск развития осложнений.
При шейном остеохондрозе наиболее эффективны следующие физические методы:
- лазеротерапия;
- магнитотерапия;
- детензор-терапия;
- электрофорез с лекарственными веществами;
- парафинотерапия и грязелечение.
Часто назначают иглоукалывание, которое проводится в специализированном кабинете.
В домашних условиях можно проводить физиолечение электрогрелками или аппаратом магнитотерапии (Алмаг-01 или др.).
Мануальное воздействие и ЛФК
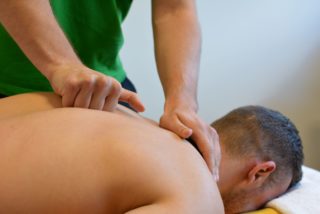
Массаж способствует уменьшению выраженности болевого синдрома, улучшению обменных процессов и кровообращения в пораженном отделе, восстановлению подвижности шеи.
Несмотря на эффективность массажа, он противопоказан в некоторых случаях:
- при остром инфекционном процессе в организме или обострении хронического заболевания;
- после травмы шейного отдела;
- при наличии онкологического нароста;
- на запущенном этапе хондроза, когда требуется операция.
Дополняют массаж лечебной гимнастикой. Физические упражнения позволяют укрепить мышечные структуры, окружающие позвоночник, предотвратить застойные процессы и нарушение осанки.
Правила занятия физкультурой при шейном остеохондрозе:
- гимнастические движения должны выполняться медленно, исключая рывки;
- лучше проводить зарядку в утренние часы после пробуждения и перед сном после трудового дня;
- если возникает боль во время гимнастики, нужно окончить выполнение упражнений и обратиться к врачу за коррекцией курса терапии.
Полезна йога и плавание в бассейне.
Нетрадиционная терапия
 В домашних условиях лечить хондроз можно народными средствами. Однако нужно понимать, что нетрадиционная терапия не поможет излечить заболевание, она способствует снижению выраженности клинических симптомов.
В домашних условиях лечить хондроз можно народными средствами. Однако нужно понимать, что нетрадиционная терапия не поможет излечить заболевание, она способствует снижению выраженности клинических симптомов.
Уменьшить боль и снизить частоту обострений помогают следующие народные средства:
- Мазь из меда: взять 1 ст.л. жидкого меда, столько же сока алоэ и ланолина, масла эвкалипта, 2 капли скипидара, ингредиенты смешать, постепенно вводя медицинский вазелин (100 г). Мазать средство при появлении боли в шее.
- Растирка из камфоры и спирта: взять ингредиенты по 50 г каждый, смешать, добавить 5 капель йода, готовый состав втирать в болезненную область трижды в день.
- Грецкие орехи и водка: взять 1 кг орехов, залить водкой в объеме 0,5 л, оставить настаиваться на 2 недели, процедить, выпивать по 1 ч.л. в день.
Избавляться от симптомов остеохондроза можно с помощью горчичников, которые ставят на пораженный отдел на 20 минут в день.
Когда консервативное лечение не помогает
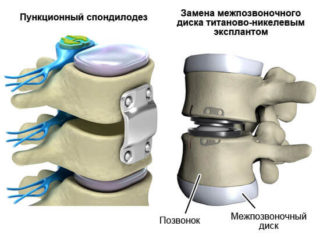 Если остеохондроз не вылечивается консервативными методами, прогрессирует, повышен риск развития опасных для жизни последствий и необходимости присвоения группы инвалидности, проводится операция. Показания следующие:
Если остеохондроз не вылечивается консервативными методами, прогрессирует, повышен риск развития опасных для жизни последствий и необходимости присвоения группы инвалидности, проводится операция. Показания следующие:
- сужение спинномозгового канала;
- наличие грыжи большого размера;
- выраженное разрастание остеофитов;
- сильная компрессия нервных отростков или сосудов.
Невролог ставит вопрос о хирургическом вмешательстве, если консервативное лечение на протяжении 6-8 месяцев не вносит положительную динамику в развитие болезни.
Так как операцию чаще проводят на запущенном этапе, одним из распространенных методов выступает спондилодез – полное удаление межпозвонкового диска, после чего тело заменяют имплантатом.
Для исключения риска появления рецидива болезни и ускорения регенерации прооперированных тканей требуется выполнение реабилитационных мер:
- прием противовоспалительных, антибактериальных препаратов, хондропротекторов;
- соблюдение постельного или полупостельного режима;
- ношение послеоперационного бандажа;
- прием витаминных средств;
- соблюдение диеты.
После операции проводится контроль состояния пациента хирургом и неврологом.
Негативные последствия и профилактика
Пренебрежение лечением шейного остеохондроза грозит опасными последствиями:
- сдавливание позвоночной артерии;
- нарушение мозгового кровообращения;
- ишемия головного мозга;
- инсульт;
- нарушение работы зрительной или слуховой системы.
У пожилого больного повышается риск развития унковертебрального или межостистого артроза, спондилеза.
Для профилактики развития хондроза шеи нужно соблюдать следующие рекомендации:
- отказаться от вредных привычек;
- соблюдать правильное питание;
- не злоупотреблять малоподвижным образом жизни;
- исключить частое поднятие тяжестей;
- спать на матрасе средней жесткости;
- держать ровную осанку.
Благоприятный прогноз наблюдается у больных, которые обратились к врачу на начальной стадии развития болезни. В остальных случаях негативные последствия могут сохраниться на всю жизнь.